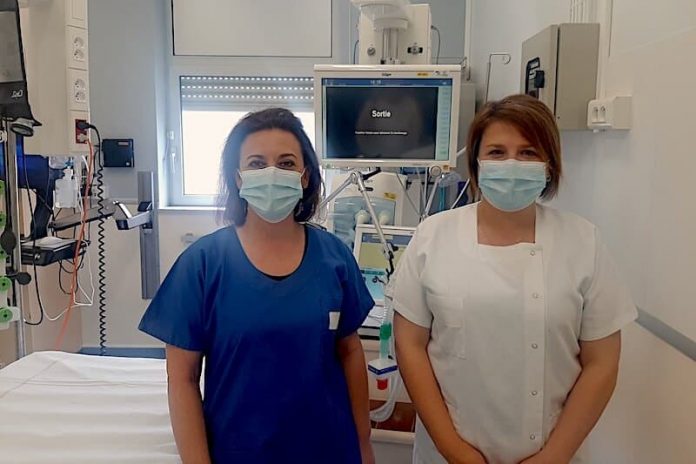
Depuis plus d’un an, ils sont en première ligne. Épuisés, traumatisés, confrontés au pire, les soignants des services de réanimation font face, sans relâche, à l’épidémie de Covid-19. Infirmières en réa médico-chirurgicale au CHU de Clermont-Ferrand, Marielle et Céline racontent cette bataille sans fin contre un ennemi invisible, marquée par un sens de l’engagement décuplé, le côtoiement quotidien de la mort et le refus du découragement.
Un an après, le souvenir est toujours aussi vivace. L’épidémie de Covid-19, en mars 2021, a pris le monde entier par surprise. Les hôpitaux y compris. « Cela a vraiment été un choc, auquel personne n’était vraiment préparé », se souvient Marielle Boninu. À 49 ans, l’infirmière corse, en poste depuis six ans au sein du service de réanimation médico-chirurgicale de l’hôpital Gabriel-Montpied (CHU) de Clermont-Ferrand, en a pourtant vu d’autres. Mais la surprise, pour la centaine de soignants de la réa clermontoise, est totale.
Céline Moreau, la cadre du service, n’oubliera jamais ce jour où tout a commencé, le 3 avril : « nous avions vidé la réa et réparti les patients dans d’autres services. On nous a annoncé le transfert de trois patients du CHU de Saint-Étienne. Les équipes étaient stressées d’être confrontées à ce virus inconnu. On a vu arriver le SAMU, tous en combinaisons, avec ces gens intubés… C’était impressionnant ».
Stress, désarroi et peur de contaminer l’entourage
Cette sidération face à l’inconnu épargne Marielle, alors en convalescence suite à une opération bénigne. Une chance ? « Je l’ai vécue par procuration, à travers mes collègues. Elles m’évoquaient leur stress, leur désarroi sur la manière de prendre en charge la maladie, leur peur de contaminer leur entourage… »
Les semaines passent, sans alimenter un quelconque sentiment de passer à côté d’un phénomène sanitaire hors normes. « Je suis soignante du matin au soir. C’est le métier que j’ai toujours souhaité faire, comme ma mère avant moi. Mais sincèrement je n’ai jamais été pressée de vivre directement cet événement. Il y a bien sûr des infirmières très attirées par les situations inédites. Ce n’est pas mon cas et durant la première vague, j’ai surtout été frustrée de ne pas pouvoir aider mes collègues. Ma place était auprès d’elles ».
Covid-19 : la mort au quotidien, et « aussi de belles surprises et des victoires »
Marielle a vite l’occasion de combler cette frustration. Elle reprend du service en juin, au sein d’une équipe rassurée par l’expérience du printemps. « Lorsque la deuxième vague est arrivée, nous étions prêts. On s’était habitués aux protocoles de soins. Cela enlève une vraie angoisse ».
Le rythme est intense et le virus, paradoxalement, impose une certaine routine à une activité devenue exclusivement Covid. « L’oxygénothérapie nasale à haut-débit (opti flow) ou le décubitus ventral sont des techniques que l’on pratiquait déjà régulièrement. Mais ce qui survenait une fois par trimestre est devenu notre quotidien. Ce sont des gestes très chronophages. Le décubitus ventral, par exemple, mobilise un nombre important de soignants et la présence d’un médecin pour gérer la sonde d’intubation, ainsi qu’un temps d’habillage bien plus long qu’à l’accoutumée ».
“Nos patients Covid ont peur de mourir à chaque seconde”
L’autre différence notable, pour les soignants en réa, réside dans la relation avec les patients. En période ‘’normale’’, ces derniers sont pour la plupart inconscients lorsqu’ils intègrent le service. Ce n’est pas le cas des patients Covid. « Leur stress est permanent et ils ont peur de mourir à chaque seconde », témoigne Marielle. « L’incertitude plane, car nous ne pouvons pas maîtriser totalement l’évolution de leur hospitalisation. Lorsqu’on les sédate pour les intuber, on sait que c’est pour les sauver. Mais on sait aussi que certains ne se réveilleront pas. Même s’il y a aussi de belles surprises et des victoires, c’est terriblement traumatisant : on a partagé des moments avec eux, rencontré leurs familles. C’est très dur : on ne s’habitue pas à la mort ».
D’autant que le profil des patients change au fil des mois : aux personnes âgées, en surpoids et en hypertension de la première vague se mêlent désormais des quadragénaires sans antécédents, qui « ont attrapé le variant et se retrouvent en détresse respiratoire »…
Covid-19 : « Pour nous, cela ne s’est jamais vraiment arrêté »
Le CHU de Clermont-Ferrand, dont le service de réanimation est comme ailleurs devenu le cœur battant, n’a pas connu l’extrême tension vécue en Île-de-France, dans le Grand Est ou même, dans la région, dans certains hôpitaux lyonnais ou stéphanois. « Nous n’avons heureusement jamais été débordés », confirme Marielle Boninu.
Mais l’usure est là, polie par quinze mois de combat incessant. « Nous sommes nombreuses à ressentir un véritable épuisement. Quand on écoute les infos, on entend parler d’une première vague, puis d’une deuxième et d’une troisième. En réalité, pour nous cela ne s’est jamais vraiment arrêté ». Plus que de la fatigue, c’est l‘impact psychologique de l’épidémie qui fait des ravages : « on a beau être formés à gérer la détresse des patients et de leurs familles, c’est non-stop et c’est compliqué à vivre. Quand je quitte mon service, je me sens complétement vidée, émotionnellement plus que physiquement ».
« On ne sait pas de quoi demain sera fait »
Certains établissements, durement touchés, font face à des situations critiques, entre ras-le-bol des soignants, absence de renforts et désorganisation chronique. Cela n’est pas le cas du site de Gabriel-Monpied, qui semble avoir réussi à préserver ses équipes. « Nous avons toujours pu respecter les congés des soignants », illustre Céline Moreau. « La fatigue est réelle, mais elle est surtout psychologique. Et on ne sait pas de quoi demain sera fait ».
Un an après le début de l’épidémie, l’horizon Covid est encore bouché. Une quarantaine de patients garnissaient toujours les lits du service, fin avril dernier. Ils étaient encore 25 deux semaines plus tard. Mais l’abnégation des équipes n’est pas entamée, assure la cadre de 42 ans : « on sait que la manière dont on accueille nos patients est essentielle, alors nous faisons au mieux. Et si cela doit durer plusieurs années, on fera avec. L’être humain a de la ressource, et on ne va rien lâcher : nous ne baisserons pas les bras ! »
La crise, malgré sa dureté, semble même avoir renforcé les vocations premières : « certains, en début de carrière ou en reconversion, ont pu abandonner. Je peux les comprendre, car les difficultés sont réelles. Mais personnellement, j’adore mon travail et je suis toujours aussi motivée, malgré la fatigue ».
La vaccination, une issue “indispensable”
L’épidémie, c’est un fait, bouleverse les codes et les convictions. Boudée au préalable, et notamment par certains soignants, la vaccination apparaît ainsi aujourd’hui comme le rayon de soleil qui illuminera la sortie de crise. « J’ai hâte que ce virus soit endigué, pour que l’on puisse à nouveau vivre normalement », confie l’infirmière corse. « Je faisais partie de ceux qui refusaient d’être vaccinés. Mais à force de côtoyer la mort, je me rends compte à quel point le vaccin est indispensable pour, enfin, réduire la circulation du virus. On ne peut plus y être opposé lorsque l’on a vécu tout cela ».
Cette crise interminable ne laissera personne indemne. Certains en sortiront grandis, et mériteraient peut-être que quelques applaudissements résonnent encore, le soir autour de 20 heures…
À SAVOIR
Le service réanimation médico-chiriurgicale du CHU de Clermont-Ferrand se compose d’une centaine de personnes : 8 médecins, 6 à 7 internes, 50 infirmiers et infirmières, 6 IADE (infirmiers anesthésistes diplômés d’État), 30 aides-soignants et 7 ASH (agent des services hospitaliers).