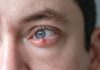
Œil qui « rentre » ou « qui part »… Le strabisme, souvent repéré chez l’enfant mais aussi présent chez l’adulte, se caractérise par une déviation de l’un des deux yeux. Il peut perturber la vision, impacter l’estime de soi mais aussi révéler un trouble sous-jacent. Quelles en sont les causes ? Qui est concerné ? Quels sont les signes à ne pas ignorer ? Le point, pour y voir plus clair, avec le concours de Laurence Delaire, orthoptiste à Villeurbanne.
Le strabisme n’est pas un simple défaut de regard : c’est une pathologie ophtalmologique qui mérite une prise en charge rigoureuse dès les premiers signes et un accompagnement adapté tout au long de la vie.
Grâce aux progrès médicaux, les traitements sont nombreux et permettent souvent une récupération visuelle et esthétique très satisfaisante.
Un trouble visuel fréquent mais souvent mal compris
Le strabisme est une pathologie oculaire dans laquelle les yeux ne sont pas alignés correctement : l’un des deux regarde droit devant, tandis que l’autre dévie vers l’intérieur (strabisme convergent), l’extérieur (divergent), le haut ou le bas.
Ce désalignement peut être permanent ou intermittent, discret ou très marqué. Il touche environ 4 % des enfants en France, selon les données de l’Assurance Maladie, mais peut également survenir à l’âge adulte.
Souvent considéré à tort comme un simple défaut esthétique, le strabisme est en réalité un trouble fonctionnel de la vision binoculaire. Il peut entraîner une vision double (diplopie), une mauvaise perception de la profondeur (relief), voire une perte de vision d’un œil (amblyopie) s’il n’est pas pris en charge tôt (avant l’âge de 5 ans).
Un défaut de coordination des muscles des yeux
Le strabisme résulte principalement d’un déséquilibre dans le fonctionnement des muscles oculomoteurs, qui coordonnent les mouvements des deux yeux. Chaque œil est contrôlé par six muscles, censés fonctionner de manière synchronisée pour permettre une vision fusionnée. Lorsqu’un ou plusieurs de ces muscles tirent trop fort ou pas assez, l’alignement est rompu.
Parmi les causes les plus fréquentes, on retrouve :
- Une anomalie de réfraction (hypermétropie importante, surtout chez l’enfant mais aussi une myopie forte chez l’adulte),
- Des facteurs neurologiques ou développementaux,
- Des antécédents familiaux de strabisme,
- Des lésions cérébrales (accidents vasculaires, traumatismes, tumeurs) chez l’adulte.
Dans certains cas, aucune cause précise n’est identifiée : on parle alors de strabisme “essentiel” ou idiopathique.
Profils les plus à risque : qui est concerné ?
Le strabisme peut apparaître à tout âge, mais ses formes et ses causes varient selon le moment de survenue. On distingue principalement deux grands types :
- Le strabisme congénital (dès la naissance ) ou précoce (vers l’âge de 1 an). Il peut être héréditaire ou lié à une anomalie du développement neuromusculaire ou visuel. Ce type de strabisme est généralement permanent, et nécessite une prise en charge rapide pour éviter une amblyopie sévère.
- Le strabisme acquis, qui survient après la période de développement visuel, parfois à l’enfance, à l’adolescence ou même à l’âge adulte. Il peut être déclenché par une décompensation d’un déséquilibre latent, une forte hypermétropie, une myopie forte, une paralysie oculomotrice, ou encore des affections neurologiques (AVC, tumeurs, traumatismes crâniens, maladies neurodégénératives…).
Certains profils sont particulièrement à surveiller :
- Les nourrissons et jeunes enfants, notamment ceux nés prématurément ou avec un faible poids de naissance.
- Les enfants hypermétropes, chez qui l’effort de mise au point peut entraîner une déviation oculaire.
- Les personnes ayant des antécédents familiaux de strabisme ou d’amblyopie.
- Les adultes après un traumatisme crânien, un AVC ou une paralysie oculomotrice.
Il est important de noter que le strabisme infantile ne disparaît pas toujours avec le temps. Au contraire, un retard de prise en charge peut entraîner une amblyopie irréversible, d’où l’importance d’un dépistage précoce.
Conséquences sur le quotidien : au-delà de la vision
Un strabisme non traité chez l’enfant peut perturber l’apprentissage, la lecture et la coordination œil-main (écriture, coloriage…). L’amblyopie peut réduire la performance scolaire et sportive. À cela s’ajoute une dimension psychologique : moqueries, repli sur soi, baisse de confiance, surtout lorsque la déviation est visible.
Chez l’adulte, le strabisme peut entraîner une diplopie invalidante, empêchant la conduite, la lecture ou le travail sur écran. Certains patients évoquent également une gêne sociale, voire une souffrance psychologique liée au regard des autres. Dans les cas de strabisme acquis, une prise en charge rapide est essentielle pour restaurer une vision confortable et sécurisée.
Les signes qui doivent alerter
Certains signes doivent conduire à consulter un ophtalmologue, en particulier chez l’enfant :
- Un œil qui dévie de manière visible, même temporairement,
- Des clignements fréquents ou un plissement des paupières pour regarder,
- Une tête penchée ou tournée pour fixer un objet,
- Des difficultés à attraper des objets ou à suivre une ligne de texte,
- Une fatigue visuelle, des maux de tête.
Chez l’adulte, l’apparition soudaine d’une vision double est un symptôme à prendre très au sérieux.
Comment dépister et diagnostiquer un strabisme ?
Le diagnostic repose sur un examen orthoptique et/ou ophtalmologique complet, réalisé dès l’âge de 9 mois en cas de suspicion. L’orthoptiste et /ou l’ophtalmologiste peut utiliser :
- Le test de Hirschberg (réflexe cornéen),
- Le cover test, pour détecter une déviation masquée,
- évaluer la vision binoculaire, les anomalies musculaires et recherche d’un trouble réfractif ( orthoptiste à l’aide d’un photoscreener ; ophtalmologiste avec un examen sous dilatation qui confirmera la présence ou non d’un besoin de lunettes ou d’une anomalie du fond d’oeil).
Plus le diagnostic est posé tôt, plus les chances de correction sont élevées.
Quels traitements pour corriger le strabisme ?
Le traitement du strabisme repose sur une approche pluridisciplinaire qui combine plusieurs solutions, adaptées à l’âge du patient, à la nature du strabisme et à ses conséquences visuelles. L’objectif est double : restaurer un bon alignement des yeux et préserver ou améliorer la vision binoculaire lorsque cela est possible.
Parmi les principales options thérapeutiques :
Les lunettes correctrices
Elles sont souvent prescrites en première intention, notamment chez les jeunes enfants atteints d’hypermétropie. En corrigeant le trouble visuel sous-jacent, elles peuvent suffire à recentrer les yeux et éviter le recours à la chirurgie.
La rééducation orthoptique
Elle constitue une étape clé dans de nombreux cas. L’orthoptiste, professionnel paramédical spécialisé, accompagne le patient dans des exercices ciblés visant à renforcer la coordination entre les deux yeux.
Cette rééducation peut aider à réduire un strabisme intermittent, à prévenir l’amblyopie, ou encore à préparer et stabiliser les résultats d’une intervention chirurgicale. Chez les enfants comme chez les adultes, un suivi régulier est souvent nécessaire pour maintenir les progrès.
L’occlusion oculaire (ou “cache”)
Utilisée principalement chez les jeunes enfants atteints d’amblyopie (œil paresseux), cette méthode consiste à obliger l’œil faible à travailler en masquant temporairement l’œil dominant.
L’efficacité de cette technique repose sur la précocité du traitement et l’assiduité au port du cache.
La chirurgie des muscles oculaires
Envisagée lorsque les autres traitements ne suffisent pas, elle consiste à rétablir l’alignement des yeux en renforçant ou affaiblissant certains muscles.
L’intervention est généralement réalisée en ambulatoire, sous anesthésie générale chez l’enfant. Elle peut nécessiter plusieurs opérations dans certains cas, et doit souvent être suivie d’une rééducation orthoptique pour optimiser le résultat.
Les injections de toxine botulique
Moins fréquentes, elles peuvent être proposées dans certains strabismes acquis ou paralysies oculomotrices. Elles agissent temporairement sur les muscles responsables de la déviation et permettent parfois d’éviter une chirurgie.
À SAVOIR
Plusieurs personnalités célèbres ont été atteintes de strabisme. Parmi elles, on retrouve la chanteuse Dalida, l’auteur-interprète Joe Dassin, l’acteur Forest Whitaker, le philosophe Jean-Paul Sartreou encore Benito Mussolini. Selon certains chercheurs, le génie artistique de Léonard de Vinci serait même en partie lié à un léger strabisme divergent : cette particularité visuelle lui aurait offert une perception unique des volumes et de la profondeur, affinant son sens de la perspective et rendant ses œuvres d’une précision saisissante.