En France, certains patients continuent de souffrir de douleurs chroniques après une opération, malgré les traitements. La neuromodulation, qui agit directement sur les nerfs grâce à des impulsions électriques, a pourtant fait ses preuves et soulage notablement une partie d’entre eux. Alors pourquoi reste-t-elle encore si peu proposée ?
Une intervention chirurgicale est censée réparer, soulager, guérir. Mais pour certains patients, la douleur s’invite durablement, bien après la cicatrisation. On parle alors de douleur chronique post-opératoire, lorsqu’elle persiste au-delà de trois mois.
Selon le baromètre Analgesia / BVA 2025, 42 % des Français déclarent vivre avec une douleur chronique, toutes causes confondues. Parmi elles, une part non négligeable est liée à des suites opératoires.
Ces douleurs peuvent être diffuses, lancinantes, parfois invalidantes. Elles altèrent la qualité de vie, le sommeil, la capacité à travailler. Et surtout, elles résistent souvent aux traitements classiques.
Sur le plan physiopathologique, ces douleurs ne relèvent pas uniquement d’une atteinte tissulaire persistante. Elles sont souvent liées à une sensibilisation du système nerveux, en particulier lorsqu’il existe une atteinte ou une irritation des nerfs. Le signal douloureux est alors maintenu ou amplifié, indépendamment de la guérison des tissus.
Douleurs chroniques : comment fonctionne la neuromodulation ?
Neuromodulation : “brouiller” la douleur
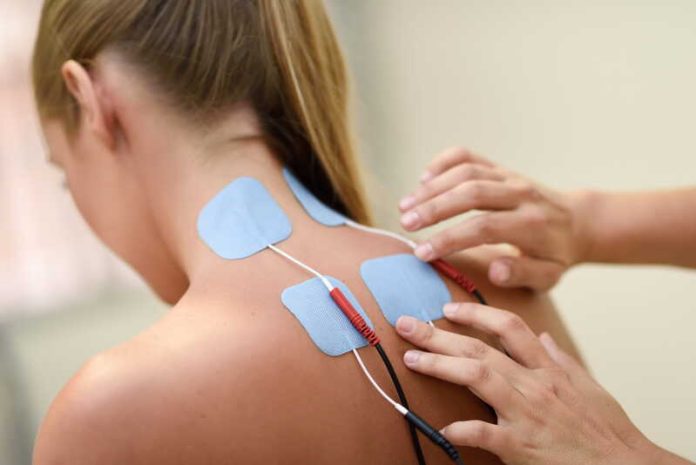
La neuromodulation agit directement sur les circuits nerveux pour modifier la perception de la douleur. Concrètement, la neuromodulation consiste à envoyer de faibles impulsions électriques dans certaines zones du système nerveux. Ces stimulations viennent perturber ou “court-circuiter” les messages douloureux transmis au cerveau.
Il existe plusieurs techniques, dont les principales sont :
- la stimulation électrique transcutanée (TENS), réalisée via des électrodes posées sur la peau ;
- la stimulation médullaire, qui implique l’implantation d’un dispositif près de la moelle épinière ;
- la stimulation de nerfs périphériques ciblés.
Ces approches sont utilisées depuis plusieurs décennies, notamment pour traiter certaines douleurs neuropathiques liées à une atteinte du système nerveux.
Le principe repose sur une modulation du signal nerveux. Au lieu de transmettre une douleur intense, le cerveau perçoit un signal atténué, voire une sensation différente comme un picotement.
Une efficacité reconnue… dans certains cas
La stimulation médullaire, par exemple, est recommandée pour certaines douleurs neuropathiques chroniques résistantes aux traitements et médicaments classiques. Selon la HAS, elle peut être proposée en dernier recours, après échec des thérapies médicamenteuses et d’autres approches conservatrices.
Sur le plan scientifique, plusieurs essais cliniques ont évalué l’efficacité de la stimulation médullaire dans des indications précises, notamment les douleurs neuropathiques persistantes après chirurgie du dos. Une étude randomisée menée par Kumar et al. montre qu’environ 48 % des patients traités par neuromodulation obtiennent une réduction d’au moins 50 % de leur douleur, contre moins de 10 % avec un traitement médical seul.
Neuromodulation : une piste pour limiter le recours aux opioïdes
Dans certaines situations, la neuromodulation peut s’accompagner d’une diminution du recours aux antalgiques, en particulier aux opioïdes, sans que cela soit systématique. Un enjeu important dans le contexte actuel.
En France, l’Agence nationale de sécurité du médicament (ANSM) a mis en évidence une forte augmentation de l’usage des opioïdes entre 2006 et 2017, accompagnée d’une hausse des hospitalisations et des décès liés à ces médicaments.
Des traitements parfois indispensables, mais qui, lorsqu’ils sont utilisés sur le long terme, exposent à des risques de :
- dépendance,
- surdosage,
- effets indésirables parfois lourds,
- décès.
Neuromodulation : pourquoi si peu de patients en bénéficient ?
Un manque de connaissance, y compris chez les professionnels
La neuromodulation reste encore peu connue en dehors des centres spécialisés. Elle est surtout utilisée par des équipes formées, dans des structures dédiées à la douleur. Tous les professionnels de santé n’y pensent pas forcément dans leur pratique quotidienne.
Dans les faits, la prise en charge de la douleur chronique passe encore beaucoup par les médicaments, souvent en première intention, puis en ajustant les doses ou les molécules. Les autres options, comme la neuromodulation, arrivent souvent plus tard dans le parcours de soins, parfois après plusieurs tentatives infructueuses.
Pour y accéder, il faut généralement être orienté vers un centre spécialisé. Et cette orientation n’est pas automatique.
Des indications strictes et un parcours encadré
La neuromodulation n’est pas proposée à tous les patients. Elle nécessite une évaluation rigoureuse, souvent réalisée dans des centres spécialisés de la douleur.
Avant d’envisager une implantation (dans le cas de la stimulation médullaire), plusieurs étapes sont nécessaires :
- un bilan médical complet ;
- l’échec des traitements conventionnels ;
- une phase de test pour vérifier l’efficacité chez le patient.
Ce parcours, bien que nécessaire, peut freiner l’accès à la technique.
Une organisation encore inégale sur le territoire
L’accès à la neuromodulation repose aujourd’hui sur un nombre limité de centres spécialisés de la douleur, souvent situés dans des hôpitaux ou centres hospitaliers universitaires. Tous les établissements ne disposent pas des équipes formées ni du plateau technique nécessaire, notamment pour les techniques plus lourdes comme la stimulation médullaire.
Concrètement, cela signifie que selon la région, l’accès peut être plus ou moins simple. Certains patients doivent être adressés loin de leur domicile, parfois avec des délais d’attente, le temps d’obtenir une consultation spécialisée, puis d’entrer dans un parcours d’évaluation.
Ce fonctionnement en réseau est logique mais il crée de fait des inégalités d’accès, avec une prise en charge qui dépend encore beaucoup du territoire et du parcours du patient.
Et si on changeait de regard sur la douleur ?
Pendant longtemps, la réponse a été assez directe : un symptôme = un médicament. Une logique qui fonctionne dans de nombreux cas… mais qui montre ses limites face à la douleur chronique, plus complexe, plus diffuse, souvent moins “visible”.
Car dans ces situations, la douleur ne vient plus uniquement d’une lésion. Elle s’inscrit dans le temps, s’ancre dans le système nerveux, et devient parfois une maladie en elle-même. Cela suppose une prise en charge plus large, qui combine plusieurs approches : médicales, physiques, psychologiques.
Aujourd’hui, la compréhension des mécanismes de la douleur a beaucoup progressé. On sait aujourd’hui que le système nerveux peut se dérégler… mais aussi, dans une certaine mesure, être modulé.
Dans ce paysage, la neuromodulation propose quelque chose d’un peu différent : agir directement sur les circuits de la douleur, plutôt que seulement tenter de la masquer.
À SAVOIR
Certaines techniques de neuromodulation sont aussi utilisées en stimulation cérébrale profonde. Des électrodes sont implantées dans des zones précises du cerveau pour en moduler l’activité. Cette approche est notamment proposée dans la maladie de Parkinson afin de réduire des symptômes moteurs comme les tremblements lorsque les médicaments ne suffisent plus.









